Que prescrire quand le méthotrexate et les anti-TNF ne fonctionnent plus chez un patient atteint de polyarthrite rhumatoïde ? « Nous disposons de 11 thérapies biologiques ciblées contre la polyarthrite rhumatoïde, mais les stratégies pour les patients qui ne répondent plus au méthotrexate et aux anti-TNF, suite à l'échec d'un anti-TNF, sont assez mal codifiées », note le Pr Jacques Eric Gottenberg, chef de service de rhumatologie au CHU Strasbourg. C'est en partant de ce constat qu'avec les Pr Jacques Morel et Xavier Mariette de la Société française de rhumatologie (SFR), il a comparé les efficacités respectives du rituximab, de l'abatacept et du tocilizumab, trois biothérapies couramment employées en 3e ligne.
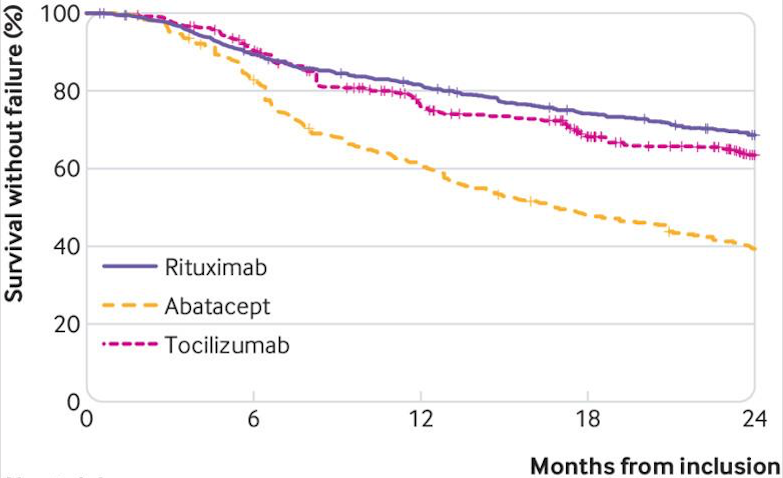
« Ces traitements ne seront jamais comparés par l’industrie pharmaceutique qui évite souvent les essais face à face », explique le Pr Gottenberg, qui s'est appuyé sur les données de suivi des cohortes AIR, ORA et REGATE, constituées de patients respectivement traités par rituximabe, abatacept et tocilizumab par voies intraveineuses. En tout, les données de 3 162 patients suivis pendant au moins 2 ans (1 548 traités par rituximab, 620 par abatacept et 964 par tocilizumab) ont été analysées.
Les auteurs ont pris pour critère d'évaluation la durée du maintien thérapeutique, c’est-à-dire la période de temps écoulée sous traitement sans échec thérapeutique ni changement de molécule.
Les résultats publiés dans le « BMJ » montrent un avantage du rituximab et du tocilizumab dont le maintien thérapeutique à 2 ans était observé chez respectivement 69 % et 63 % des patients sur l'abatacept, maintenu chez 39 % des patients à 2 ans. La diminution du score d’activité de la polyarthrite rhumatoïde était également significativement meilleure sous rituximab et tocilizumab que sous abatacept. Il n'existait en revanche pas de différence significative en termes d'événements indésirables graves. « Ces registres, dont la SFR est le promoteur, sont financés par l'industrie, et il faut l'en remercier, mais les laboratoires n'ont aucun droit de regard sur la collecte ni le traitement des données, ce qui garantit l'indépendance de nos conclusions », souligne le Pr Gottenberg.
Des résultats « surprenants »
« Ces résultats sont surprenants, poursuit-il, car, dans notre pratique clinique, nous n'avions pas cette notion d'une moindre efficacité de l'abatacept. » Ces données sont cruciales pour aider au choix de la séquence de traitement chez un patient donné. « Il ressort de nos données que l'abatacept est moins efficace sur une polyarthrite rhumatoïde déjà ancienne et d'autres études montrent une meilleure efficacité dans les formes récentes que dans les formes anciennes de la maladie », résume le Pr Gottenberg. Les patients de l'étude, avaient été diagnostiqués depuis 8 à 11 ans en durée médiane, et avaient connu un ou deux traitements anti-TNF.
Dans l'idéal, une telle comparaison aurait nécessité une étude randomisée. N'ayant à disposition que des données observationnelles, « nous avons simulé un essai clinique randomisé en focalisant l’étude sur les patients sans contre-indication à l’un des trois traitements, et n’ayant reçu qu’une seule des molécules évaluées », détaille le Pr Gottenberg. Les auteurs ont aussi ajusté les résultats sur l'âge, le sexe, les caractéristiques immunologiques de la maladie (présence ou non d'autoanticorps et d’un syndrome inflammatoire) et l'historique des traitements.
« Une des forces de nos données est qu'elles proviennent de patients tels qu'on en accueille en consultation et qui, pour beaucoup, n'auraient jamais été recrutés dans une étude clinique en raison de leurs nombreuses pathologies associées à la polyarthrite rhumatoïde », ajoute le professeur qui voit dans cette étude un modèle à suivre pour évaluer la stratégie de choix des traitements biologiques.
(1) J. E. Gottenberg et al, BMJ, DOI : 10.1136/bmj.l67, 2019


Classement mondial Newsweek des hôpitaux : comment s’en sortent les établissements français ?
Au procès Péchier, analyse de deux empoisonnements « machiavéliques »
L'hôpital ophtalmologique des 15-20 va exposer des documents royaux d'une valeur inestimable
Les syndicats de l'AP-HP appellent à préparer une grève contre le plan d’économies de Bayrou