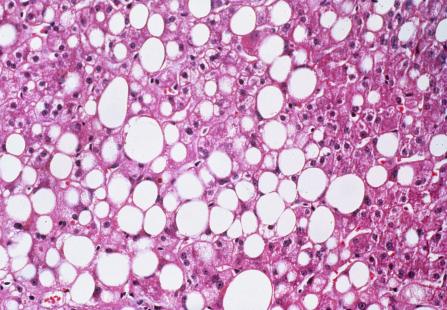
La stéatose hépatique non alcoolique (NASH) a fait l'actualité lors de la « Paris Hepatology Conference » 201. « Un enjeu de santé publique croissant », a affirmé le Dr Lawrence Sarfaty du service d'hépatologie de l'hôpital Saint Antoine (AP-HP). La NASH expliquerait 60 à 70 % des perturbations inexpliquées du bilan hépatique.
Exceptionnelle chez le sujet maigre, la NASH survient le plus souvent dans un contexte d’insulinorésistance, chez des patients ayant un syndrome métabolique, mais sans consommation excessive d’alcool (< 20 g/jour), même si une consommation d’alcool a priori non excessive, peut l’être chez un diabétique par exemple. Liée à la sédentarité et à l’obésité, la NASH progresse en France, comme le syndrome métabolique. Elle touche aujourd’hui 1 % de la population française. Adultes mais aussi enfants et adolescents peuvent en être atteints. Seule l’anamnèse permet d’éliminer une stéato-hépatite d’origine alcoolique, d’histologie assez comparable.
« Devant un ou plusieurs éléments du syndrome métabolique (diabète de type 2, HTA, obésité, dyslipidémie) la première difficulté est de penser à faire un bilan hépatique. La deuxième est de ne pas se rassurer s’il est anormal (augmentation des transaminases et/ou des gamma GT) », explique le Pr Philippe Sogni, hépatologue à l’hôpital Cochin. Déterminer si ces anomalies sont liées ou non à une NASH n’est pas évident. « Le mieux est d’envisager un avis spécialisé », précise le spécialiste. Les méthodes non invasives classiques d’évaluation de la fibrose (fibroscan, fibrotest) permettent un premier screening. « Un fibroscan inférieur à 8 Kpa élimine une fibrose avec un risque d’erreur < 3 %, donc évite de nombreuses biopsies inutiles », précise le Dr Patrick Delasalle, hépato-gastroentérologue à Grasse, président du club de réflexion des cabinets et groupes d’hépato-gastroentérologie (CREGG). Le FIB-4, un marqueur simple non invasif (âge, transaminases, plaquettes) fait sans doute aussi bien. En pratique, une biopsie hépatique est souvent nécessaire pour différencier la stéatose simple de la stéato-hépatite et préciser le degré de fibrose.
Corriger le syndrome métabolique
La prise en charge vise à corriger les éléments du syndrome métabolique (équilibrer et corriger DT2, HTA, dyslipidémie) changer les habitudes alimentaires (mesures hygiéno-diététiques : régime hypocalorique, pas d’alcool, ni tabac) et les comportements (lutte contre la sédentarité, exercice physique). Elle nécessite une approche multidisciplinaire (généraliste, cardiologue, endocrinologue, psychologues, diététiciennes, coach sportif…). « Un amaigrissement de 10 % du poids du corps permet de faire régresser les lésions à un stade précoce, mais s’avère souvent compliqué à obtenir », souligne le Pr Sogni. En cas d’obésité morbide et d’échec de ces mesures, une chirurgie bariatrique peut se discuter en absence de cirrhose avérée, voire en cas de cirrhose sans hypertension portale ni insuffisance hépatocellulaire. Elle est très efficace dans la NASH.
Plusieurs molécules (avec cibles différentes) sont en cours de phase 3 dans des études internationales multicentriques de grande ampleur, notamment l'acide obéticholique et l'élafibranor. « Ces molécules devront sur un grand nombre de malades et dans la durée (18 mois à 3 ans voire plus), faire la preuve de leur efficacité (sur les lésions histologiques voire les complications cliniques), mais aussi de leur innocuité (et notamment ne pas accroitre le risque cardiovasculaire des patients avec syndrome métabolique) », précise le Pr Sogni.

Pause exceptionnelle de votre newsletter
En cuisine avec le Dr Dominique Dupagne
[VIDÉO] Recette d'été : la chakchouka
Florie Sullerot, présidente de l’Isnar-IMG : « Il y a encore beaucoup de zones de flou dans cette maquette de médecine générale »
Covid : un autre virus et la génétique pourraient expliquer des différences immunitaires, selon une étude publiée dans Nature