PAR LE Dr VIOLAINE FOLTZ*
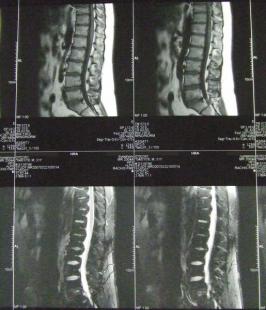
L'ANOMALIE de Modic est une lésion qui a été décrite avec le développement de l'IRM par Modic et coll. en 1988 (1). Une classification en 3 groupes est née de la description de l'IRM de 474 lombalgiques. Le stade 1 (figure 1) correspond à un hyposignal en T1 et hypersignal en T2 des plateaux vertébraux, le stade 2 à un hypersignal en T1 et T2, le stade 3 à un hyposignal T1 et T2.
Quelle est la signification physiopathologique de ces lésions ?
Les échantillons des biopsies de lésions de Modic 1 ont permis d'observer des fissurations au sein du cartilage des plateaux vertébraux, une hypervascularisa- tion avec en son sein une réac- tion oedémateuse, inflammatoire (2, 4). Une élévation de la CRP ultrasensible a été également décrite dans une étude pilote (5). Cette inflammation ne se retrouve pas dans le Modic 2 et 3.
Quelle est l'origine de ces lésions ?
La théorie de l'Internal Disc Disruption a été proposée par Crock et coll. il y a plus de vingt ans (3). Selon cette théorie, l'application de traumatismes répétés sur le disque entraînerait la production de substances inflammatoires par le nucleus pulposus, qui diffuseraient jusqu'aux plateaux vertébraux à travers différentes fissures.
Ces anomalies sont-elles fréquentes (6, 7) ?
Chez les sujets sains, non lombalgiques, la présence du Modic 1 est extrêmement rare (< 0,3 % des disques étudiés). Elle est un peu plus fréquente pour le Modic 2 allant jusqu'à 6,3 % des disques étudiés. Chez les patients lombalgiques, le Modic 2 reste plus fréquent que le Modic 1 (4,9-19,7 % versus 0,84-3,4 %) et survient chez les sujets plus âgés.
Quelle est leur signification clinique ?
Cette question est d'autant plus intéressante que jusqu'à présent on avait l'habitude de dire qu'il n'y avait pas de corrélation anatomoclinique chez les patients lombalgiques. Les résultats des études transversales montrent que le Modic est corrélé à la douleur lombaire et une hypermobilité alors que le type 2 n'est corrélé à aucun élément particulier (9, 11).
Y a-t-il un tableau clinique particulier associé ?
Aucun tableau particulier n'a encore pu être encore individualisé dans une étude de bonne qualité (5, 9).
Quelle est l'évolution de ces lésions ?
En règle générale, le Modic 1 évolue vers un Modic 2, selon un long processus qui peut prendre jusqu'à deux ans. Le Modic 2 reste au même stade (1, 8, 10).
Quelles sont les possibilités thérapeutiques ?
Pour le moment, aucun travail n'a prouvé l'efficacité thérapeutique d'un traitement particulier. Récemment, une étude ouverte a suggéré l'intérêt de l'injection intradiscale de corticoïdes, mais ces résultats doivent être confirmés par une étude contrôlée randomisée en cours (PHRC coordonné à l'hôpital Cochin dans le service du Pr Revel).
* Hôpital de La Pitié-Salpêtrière, Paris.
Références :
(1) Modic MT, Steinberg PM, Ross JS, Masaryk TJ, Carter JR. Degenerative disk disease: assessment of changes in vertebral body marrow with MR imaging. Radiology 1988 Jan;166:193-9.
(2) Burke JG, Watson RW, McCormack D, Dowling FE, Walsh MG, Fitzpatrick JM. Intervertebral discs which cause low back pain secrete high levels of proinflammatory mediators. J Bone Joint Surg Br 2002 ;84:196-201.
(3) Crock HV. Internal disc disruption. A challenge to disc prolapse fifty years on. Spine. 1986;11(6):650-3.
(4) Ohtori S, Inoue G, Ito T, Koshi T, Ozawa T, Doya H et al. Tumor necrosis factor – immunorective cells and PGP 9.5 -immunorective nerve fibers in vertebral endplates of patients with discogenic low back pain and modic type 1 ortype 2 change on MRI. Spine 2006; 31:1026-31.
(5) Rannou F, Ouanes W, Bourton I, Lovisi B, Fayad F, Mace Y et coll. High-sensitivity C-reactive protein in chronic low back pain with vertebral end-plate modic signal changes. Arthritis Rheum 2007;57:1311-5.
(6) Weishaupt D, Zanetti M, Hodler J, Boos N. MR imaging of the lumbar spine: prevalence of intervertebral disk extrusion and sequestration, nerve root compression, end plate abnormalities, and osteoarthritis of the facet joints in asymptomatic volunteers. Radiology 1998;209(3):661-6.
(7) Chung CB, Vande Berg BC, Tavernier T, Cotten A, Laredo JD, Vallee C, Malghem J. End plate marrow changes in the asymptomatic lumbosacral spine: frequency, distribution and correlation with age and degenerative changes. Skeletal Radiol 2004;33(7):399-404.
(8) Kuisma M, Karppinen J, Niinimaki J, Kurunlahti M, Haapea M, Vanharanta H, Tervonen O. A three-year follow-up of lumbar spine endplate (Modic) changes. Spine 2006;31(15):1714-8.
(9) Kjaer P, Leboeuf-Yde C, Korsholm L, Sorensen JS, Bendix T. Magnetic resonance imaging and low back pain in adults: a diagnostic imaging study of 40-year-old men and women. Spine 2005;30(10):1173-80.
(10) Toyone T, Takahashi K, Kitahara H, Yamagata M, Murakami M, Moriya H. Vertebral bone-marrow changes in degenerative lumbar disc disease. An MRI study of 74 patients with low back pain. J Bone Joint Surg Br 1994;76(5):757-64.
(11) Karchevsky M, Schweitzer ME, Carrino JA, Zoga A, Montgomery D, Parker L. Reactive endplate marrow changes: a systematic morphologic and epidemiologic evaluation. Skeletal Radiol 2005;34(3):125-9.


Pause exceptionnelle de votre newsletter
En cuisine avec le Dr Dominique Dupagne
[VIDÉO] Recette d'été : la chakchouka
Florie Sullerot, présidente de l’Isnar-IMG : « Il y a encore beaucoup de zones de flou dans cette maquette de médecine générale »
Covid : un autre virus et la génétique pourraient expliquer des différences immunitaires, selon une étude publiée dans Nature